左心衰竭为什么引起肺淤血
核心提示:左心衰竭导致肺淤血的原因包括心肌收缩力下降、心脏负荷增加、心脏瓣膜病变、心室壁增厚和心腔狭窄等,这些因素导致左心室泵血功能受损,血液回流受阻,从而引起肺部毛细血管充血。
左心衰竭导致肺淤血的原因包括心肌收缩力下降、心脏负荷增加、心脏瓣膜病变、心室壁增厚和心腔狭窄等,这些因素导致左心室泵血功能受损,血液回流受阻,从而引起肺部毛细血管充血。
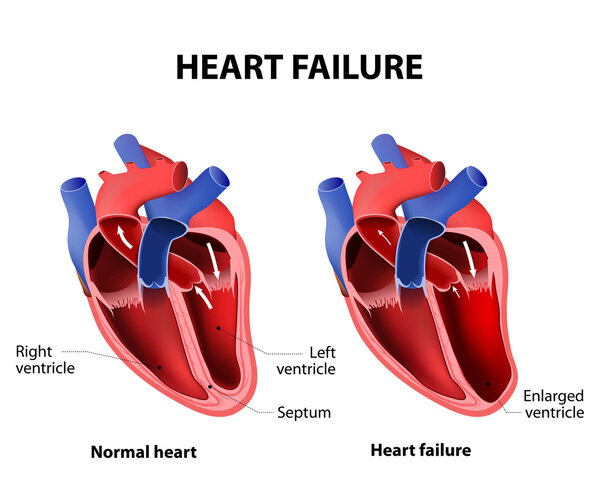
1.心肌收缩力下降
心肌收缩力下降导致心脏泵血功能减弱,血液回流至右心房减少,从而减轻了对左心室的压力,使左心室更容易将血液泵入主动脉及其分支。应用正性肌力药物如洋地黄来增强心肌收缩力是常见的治疗方法。
2.心脏负荷增加
心脏负荷增加包括容量负荷和压力负荷,当心脏负荷超过其代偿能力时会导致心肌肥厚、心室扩张等病理变化,进而影响心脏的收缩和舒张功能,出现肺水肿。可遵医嘱使用利尿剂如呋塞米以减轻心脏负荷。
3.心脏瓣膜病变
心脏瓣膜病变可能导致瓣膜狭窄或关闭不全,影响血液流动,继而导致左心室充盈量减少,从而使左心室在每次收缩时必须更努力地工作才能维持足够的输出量。针对瓣膜狭窄的治疗选择可能包括经皮球囊瓣膜扩张术或者开胸手术中的瓣膜置换。
4.心室壁增厚
心室壁增厚使得心室腔缩小,因此在相同的射血时间内,心室需要更强的收缩力量才能将血液泵出。为了满足这个需求,心脏会通过代偿机制如心肌细胞肥大来提高心肌的收缩力。改善生活方式,如戒烟限酒、合理饮食和适量运动,有助于控制体重,减轻心脏负担。
5.心腔狭窄
心腔狭窄阻碍了血液从心室流入动脉系统,导致心室过度膨胀并压迫心室壁上的冠状动脉,进一步加剧心肌缺血和损伤。对于心腔狭窄的患者,医生可能会建议进行冠状动脉造影以评估狭窄程度,并考虑行冠状动脉支架植入术或冠状动脉旁路移植术。
持续的心脏监测以及定期的心脏超声检查是必要的,以评估心肌收缩力和心脏结构的变化。必要时,还应进行肺功能测试和限制性肺疾病的进一步评估,以排除其他潜在原因引起的肺淤血。
 扫描下载
扫描下载